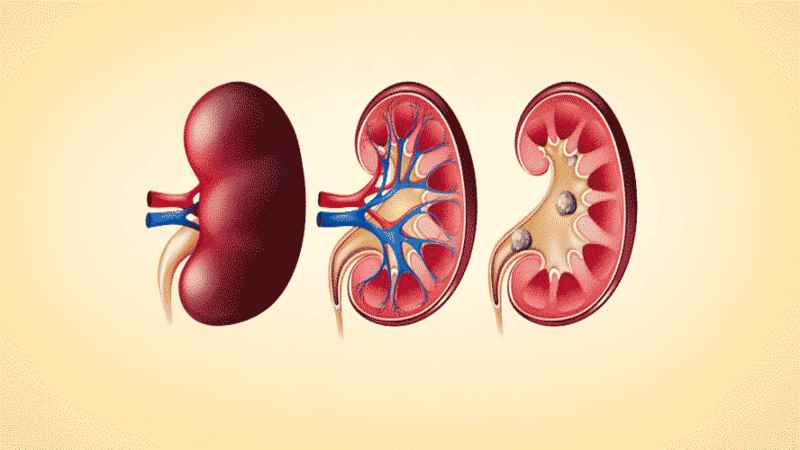
نفروپاتی غشایی اولیه (Primary Membranous Nephropathy-PMN) یک بیماری خود ایمن مخصوص به بافت و یکی از مهمترین دلایل سندرم نفروتیک در بالغین است. بیماری با تشکیل کمپلکسهای ایمنی در غشای پایه گلومرولی مشخص میشود که نتیجه آن پروتئین اوری وابسته به کمپلمان و از دست دادن عملکرد کلیه میباشد.
80-70 درصد موارد بیماری به شکل ایدیوپاتیک یا اولیه بروز میکند. بقیه موارد (مشکل ثانویه) معمولا به دنبال یک بدخیمی، عفونت، مسمومیت دارویی و یا سایر اختلالات خود ایمن (به عنوان مثال SLE) ظهور مییابند. تشخیص افتراقی اشکال اولیه و ثانویه بیماری بسیار حیاتی است و انتخاب استراتژی درمانی مناسب را امکان پذیر مینماید. مشکل اولیه نفروپاتی غشایی (PMN) نیاز به درمانهای سرکوبگر ایمنی دارد. اما درمان مشکل ثانویه (SMN) بسته به بیماری زمینه ای دارد. در صورت عدم درمان بیمار ممکن است پروتئین اوری ثابت و یا عود کننده را بدون اختلال کلیوی تجربه کند و یا ممکن است به سمت نارسایی کلیوی پیشرفت کند. بنابراین تشخیص افتراقی PMN بسیار حیاتی است. روش مرسوم برای تایید تشخیص بیوپسی کلیوی است که یک روش تهاجمی محسوب میشود. اخیراً شناسایی اتوآنتیبادیها، اختصاصی در سرم بیماران مبتلا، ابزاری حساس، اختصاصی و غیر تهاجمی را برای تشخیص فراهم نموده است.
Anti-PLA2R Abs
اتوآنتیبادیهای ضد رسپتورهای فسفولیپاز A2 (PLA2R) یک مارکر بسیار اختصاصی برای PMN به حساب میآید. این آنتیبادیها در تقریباً 75-70 درصد بیماران یافت میشوند. علاوه بر این تیتر آنتیبادی شاخص از شدت و فعالیت بیماری میباشند. آنتی ژن هدف، که در سال 2009 شناسایی شد، یک گلیکوپروتئین غشا گذر نوع I میباشد که در سطح پودوسیتها (Podocytes) یافت میشود.
به دنبال شناسایی آنتی ژن هدف، روشهای استانداردی برای تشخیص Anti-PLA2R معرفی گردید. تکنیک ایمنوفلورسنس غیر مستقیم با استفاده از سلولهای نوترکیب (RC-IIFT) یک آزمایش قابل اعتماد و حساس برای Anti-PLA2R میباشد، به نحوی که اختصاصیت تشخیصی 100% و حساسیت حدود 80% برای آن گزارش شده است.

Anti-PLA2R در حال حاضر به عنوان یک پارامتر تشخیصی PMN از SMN، ارزیابی وضعیت بیماری و همچنین پیگیری درمان محسوب میشود. علاوه بر این، ارزیابی حضور Anti-PLA2R یک شاخص زودهنگام برای تشخیص بیماری در افرادی است که هنوز پروتئین اوری نشان نمی دهند.
تیترهای بالای آنتیبادی، یک شانس کمتری از بهبود خود بخودی، درمان طولانی مدت و پیشرفت به سمت نارسایی کلیوی در ارتباط هستند. تیترهای پایین Anti-PLA2R نشان دهنده بهبود خود بخودی بیماری است. این بیماران معمولاً نیاز به درمانهای ایمنولوژی ندارند.
در کل، ارزیابی Anti-PLA2R در سرم بیماری پیش از آغاز درمانهای سرکوبگر توصیه میشود تا از درمانهای غیر ضروری در افرادی که در مسیر بهبود خودبخود هستند اجتناب شود. علاوه بر این در بیماران تحت درمان با داروهای سرکوبگر، سنجش Anti-PLA2R، برای 6 ماه اول، هر ماه توصیه میشود.
از سوی دیگر در بیش از 40% از بیماران PMN که پیوند کلیه دریافت کردهاند، عود مجدد بیماری گزارش شده است. حضور Anti-PLA2R به عنوان یک مارکر تشخیصی برای عود بیماری در این افراد به حساب میآید.

Anti-THSD7A Abs
اتوآنتیبادیهای ضد THSD7A در سال 2014 به عنوان یک مارکر تشخیص PMN معرفی شد. همانند PLA2R، THSD7A یک پروتئین N-گلیکوزیله بر روی غشای پودوسیتهاست. این اتوآنتیبادیها در حدود 5% از مبتلایان یافت میشود، لذا به عنوان یک شاخص تکمیلی در کنار Anti-PLA2R محسوب میشود. اهمیت تشخیص این آنتیبادیها در بیمارانی است که از نظر Anti-PLA2R منفی هستند. هرچند موارد دوگانه مثبت (Anti-PLA2R+ TSHD7A+) نیز گزارش شدهاند. از سوی دیگر، بر خلاف Anti-PLA2R، این آنتیبادی تا کنون در افراد سالم و مبتلایان به سایر اختلالات خود ایمن کلیوی مشاهده نشدهاند. علاوه بر این، سطوح Anti-THSD7A در سرم بیمار میتواند به عنوان شاخصی از شدت و فعالیت بیماری باشد. همانند Anti-PLA2R، تفکیک اختصاصی RC-IIFD برای تشخیص این اتوآنتیبادیها در دسترس میباشد.




بدون دیدگاه